
Diferentes rutas de transmisión y el riesgo de enfermedad avanzada por VIH: una revisión sistemática y metaanálisis de red de estudios observacionales
Resumen
Antecedentes
Una proporción sustancial de las personas que viven con el VIH (PVVIH) se presentan para recibir atención con la enfermedad avanzada por VIH (AHD), lo que puede resultar en dificultades para alcanzar el objetivo «90-90-90» para terminar con el SIDA en 2030. Evaluamos el riesgo de AHD diferentes rutas de transmisión para resumir la evidencia de estrategias de prevención prioritarias para poblaciones clave.
Métodos
Se analizaron los estudios de observación publicados antes del 10 de septiembre de 2019 en PubMed, EMBASE, Web of Science y bases de datos electrónicas chinas. Los resultados de interés fueron el número de pacientes con PVVIH y AHD y sus rutas de transmisión asociadas. Evaluamos el riesgo de AHD entre las diferentes rutas de transmisión utilizando el metanálisis de red multibrazos basado en el método bayesiano. Las asociaciones entre AHD y las políticas regionales para el trabajo sexual y el tratamiento obligatorio de drogas se estimaron mediante regresión lineal ecológica.
Recomendaciones
Se incluyeron ciento un artículos, que abarcaban 129.780 PVV con 478.830 pacientes que desarrollaron AHD. El análisis de la red reveló que entre las PVVIH, el contacto heterosexual se asoció con el mayor riesgo de AHD, seguido por el uso de drogas inyectables (odds ratio [OR] = 0 • 56, intervalo creíble de 95% [CrI] 0 • 47–0 • 68) y hombres que tienen relaciones sexuales con hombres (OR = 0 • 54, 95% CrI 0 • 46–0 • 63). Las regiones que criminalizaron el trabajo sexual y el tratamiento obligatorio de drogas tenían mayores riesgos de padecer AHD que las que no lo hicieron.
Interpretación
Nuestros hallazgos sugieren que HC tiene un mayor riesgo de AHD en comparación con IDU y MSM. Esto justifica la necesidad de expandir las campañas de prevención y mantener los esfuerzos para aumentar las pruebas de VIH en la población heterosexual.
Introducción
Según el Programa Conjunto de las Naciones Unidas sobre el VIH y el SIDA (ONUSIDA), a pesar del tremendo progreso en la prevención del VIH, todavía hay 36.9 millones de personas que viven con el VIH (PVVIH). Una parte importante de las personas que viven con el VIH no conocen su estado de infección, incluso cuando se convierte en enfermedad avanzada por VIH (AHD), debido a fases asintomáticas prolongadas después de la infección por VIH. En algunos países, las comunidades discriminan a las personas que viven con el VIH y generan estigma eso tiene un impacto negativo en la búsqueda de asesoramiento médico, lo que resulta en un mayor riesgo de desarrollar AHD. Además, la efectividad de la terapia antirretroviral (TAR) disminuye significativamente después de que los pacientes desarrollan AHD, causando no solo una mayor carga de salud para las PVVIH, sino también una mayor carga financiera para los pacientes y el gobierno. Esto puede resultar en dificultades para alcanzar el objetivo «90-90-90» para terminar con el SIDA en 2030, por lo tanto, es vital identificar grupos con alto riesgo de AHD.En la mayoría de los países, la epidemia del VIH se mantiene a través de las siguientes rutas de transmisión: hombres que tienen sexo con hombres (HSH), contacto heterosexual (HC) y usuarios de drogas inyectables (UDI), con aproximadamente uno de cada tres PVVIH que desarrollan AHD. A pesar de los esfuerzos de prevención mejorados, muchas PVVIH en la era moderna todavía tienen AHD en el momento del diagnóstico. Un estudio sugirió que el recuento de células CD4 entre las PVVIH en su primera presentación a la atención médica no aumentó significativamente entre 1992 y 2011 en los países desarrollados, y otro descubrió que la mediana del recuento de células T CD4 en el momento del inicio de ART generalmente permaneció por debajo de 350 / μL en 2015.Se desconoce en gran medida si las diferentes rutas de transmisión predisponen a diferentes riesgos de AHD; Aunque varios estudios sugieren que el riesgo de AHD difiere entre las PVVIH dependiendo de sus rutas de transmisión del VIH, los resultados han sido inconsistentes. Además, varios factores estructurales determinan la adquisición del VIH y el riesgo de transición, Algunos estudios sugirieron que la criminalización del trabajo sexual, el tratamiento obligatorio de drogas y la homosexualidad podrían reducir las probabilidades de acceso a la atención del VIH entre las poblaciones clave. Es esencial comprender la relación entre AHD y las rutas de transmisión del VIH para priorizar las estrategias de prevención y lograr un diagnóstico temprano, un vínculo temprano con la atención y el inicio temprano de ART para poblaciones clave. Además, ninguna revisión sistemática ha resumido la evidencia con respecto a las rutas de transmisión del VIH y AHD; por lo tanto, esta revisión sistemática y metaanálisis de red se realizó para resumir la evidencia agrupada.
Métodos
Estrategia de búsqueda y criterios de selección
Este estudio se realizó de acuerdo con los elementos de informes preferidos para revisiones sistemáticas y metaanálisis para la declaración de metaanálisis de red (PRISMA-NMA). Se realizaron búsquedas en PubMed, EMBASE y Web of Science para estudios publicados antes del 10 de septiembre de 2019, así como en bases de datos electrónicas chinas que incluyen Wanfang, la infraestructura nacional de conocimiento de China (CNKI) y la Base de datos de revistas científicas y tecnológicas de China (CQVIP). Los términos de búsqueda fueron los siguientes: modo / ruta de transmisión, hombres que tienen sexo con hombres / mujeres, heterosexual, inyección, usuarios de drogas intravenosas, transgénero, pruebas de VIH, diagnóstico / presentación / evaluadores tardíos / tardíos, enfermedad avanzada por VIH, CD4 (célula recuento) menor que / inferior / <200, enfermedad / enfermedad definitoria del SIDA / relacionada. Los detalles de las estrategias de búsqueda se proporcionan en el apéndice A2 (págs. 2-3).No se especificaron restricciones de idioma en la búsqueda bibliográfica y se establecieron los siguientes criterios de inclusión: ①El estudio fue un estudio observacional, que incluyó un estudio de cohorte, de casos y controles, de corte transversal y de vigilancia. ArticleEl artículo proporcionó una definición explícita de AHD u otros términos relacionados que siguieron la definición común propuesta por el Grupo de Trabajo Europeo de Consenso de Presentador Tardío: las personas que se presentan a la atención con un recuento de CD4 por debajo de 200 células / μL o se presentan con un evento que define el SIDA, independientemente del CD4 recuento de células. ArticleEl artículo proporcionó el número exacto de personas con AHD y PLHIV a través de las siguientes rutas de transmisión: MSM, IDU y HC. Se adoptaron los siguientes criterios de exclusión: ①El artículo no estudió el tema de AHD. ②Los resultados no siguieron la definición de consenso propuesta por el Grupo de trabajo de consenso de presentadores europeos. ④El artículo no presentó la relación entre las rutas de transmisión seleccionadas y AHD. ArticleEl artículo fue una revisión, serie de casos o resumen de la conferencia. ArticleEl artículo contenía un error de datos distinto.
Extracción de datos
Se proyectó una tabla de información de extracción y tres investigadores (Chen, Zeng y Lyu) extrajeron los datos utilizando la tabla preparada de forma independiente. Antes de los análisis estadísticos, cuatro investigadores (Jiang, Chen, Zeng y Lyu) consultaron sobre los detalles sobre la extracción y analizaron la tabla de extracción.Se extrajo la siguiente información: año de publicación, período de estudio, región, continente, definición de AHD, mediana / edad media con un rango intercuartil (RIC) / error estándar, método de estudio, intervalo de tiempo (el tiempo entre el diagnóstico inicial del VIH y un recuento de CD4 por debajo de 200 células / μl o el diagnóstico de SIDA), el número de PVVIH / AHD para cada ruta de transmisión y el número de hombres / mujeres.
Evaluación de calidad metodológica.
Dos investigadores (Chen y Zeng) evaluaron la calidad metodológica de los estudios de cohortes incluidos utilizando la escala Newcastle-Ottawa (NOS) de forma independiente. Los estudios transversales y de vigilancia incluidos fueron evaluados por el NOS adaptativo actualizado por Herzog y colegas. Cualquier desacuerdo se discutió con Jiang para llegar a un consenso.
Análisis de los datos
Un metaanálisis de red bayesiana con múltiples brazo se realizó para evaluar el riesgo de AHD asociado con las rutas de transmisión MSM, IDU, HC utilizando datos brutos para estimar la razón de probabilidades (OR). Se seleccionó un modelo de consistencia aleatorio / fijo de acuerdo con el criterio de información de desviación (DIC). Además, un análisis de división de nodos se realizó para evaluar posibles inconsistencias, junto con análisis de subgrupos para explorar la posible heterogeneidad. Se realizó un metanálisis de proporción única para evaluar la prevalencia de AHD a nivel internacional, y se creó un gráfico de tendencias para evaluar la tendencia de la prevalencia de AHD, basado en la regresión de suavizado de diagrama de dispersión ponderado localmente (LOESS). Se trazó un mapa para ilustrar la relación entre la prevalencia de AHD y el nivel de desarrollo económico. Además, se realizaron regresiones lineales ecológicas para explorar las asociaciones entre la prevalencia de AHD entre las PVVIH a través de diferentes rutas de transmisión y los factores potenciales, incluido el nivel de desarrollo económico (producto interno bruto per cápita [PPP] ajustado por dólares internacionales), desfase temporal , políticas regionales sobre trabajo sexual y políticas de tratamiento obligatorio de drogas. Se realizaron análisis de sensibilidad para probar la solidez del metanálisis de red y la regresión lineal ecológica. El tamaño de la muestra se ponderó en todos los análisis anteriores.Los análisis de datos se realizaron con el software R (x64 3.5.1). Los paquetes ‘dplyr’ y ‘rehape’ se usaron para la disputa de datos. Metaanálisis de red, metaanálisis de proporción única, prueba de Egger / Begg-Mazumdar / Thompson-Sharp y gráficos de embudo convencionales / con contorno mejorado para sesgo de publicación, y la regresión lineal ecológica se realizó en base a ‘gemtc’, ‘meta’, ‘netmeta’ y ‘ecoreg’ respectivamente. Además, la visualización de datos se basó en el software R (x64 3.5.1) y el software Graphpad Prism v.8.0.2.263. Los paquetes R ‘ggplot2’, ‘RColorBrewer’, ‘maps’ y ‘ggpubr’ contribuyeron al gráfico de tendencia y a los mapas. La superficie bajo la curva de clasificación acumulativa (SUCRA) se generó utilizando el software Graphpad Prism v.8.0.2.263.
Resultado
Después de la eliminación de duplicados, identificamos 3045 artículos únicos en la primera etapa. Se realizó una selección preliminar de resúmenes y títulos, y se seleccionaron 301 artículos para determinar su elegibilidad. Posteriormente, se excluyeron 212 artículos (71 artículos no estudiaron sobre AHD, 72 contenían diferentes definiciones, tres contenían errores de datos, dos eran revisiones, dos eran resúmenes de congresos, uno era una serie de casos, 61 no presentaban la relación entre la transmisión seleccionada rutas y AHD). También recuperamos 12 artículos adicionales de las listas de referencias, y se incluyeron 101 artículos en el análisis final ( Fig. 1 ).
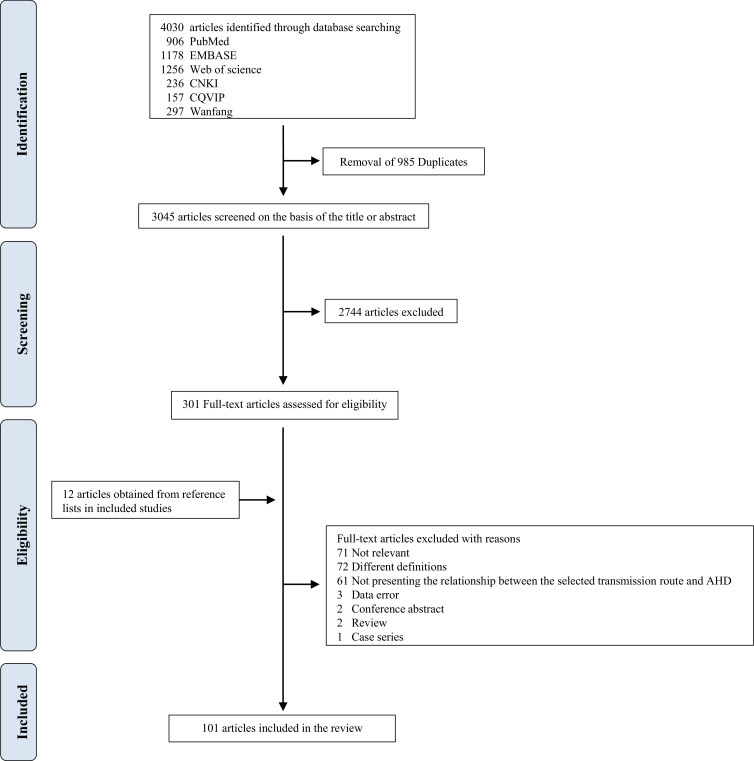
Los 105 estudios finales de 101 artículos (15 estudios transversales de 15 artículos y 25 estudios de cohortes de 25 artículos, respectivamente, 65 estudios de vigilancia de 61 artículos) incluyeron 129,780 PVVIH con 478,830 pacientes que desarrollaron AHD, y estimaron el riesgo entre AHD y las siguientes rutas de transmisión: MSM, IDU y HC. Las características detalladas de los artículos incluidos se proporcionan en el apéndice A3 (págs. 4–8).Se construyó para el análisis un modelo de red de efectos aleatorios consistente para AHD y las tres rutas de transmisión específicas. La figura 2 ilustra los resultados del análisis de la red con estimaciones directas, indirectas y de comparación de la red utilizando datos sin procesar. La Fig. 2 revela que las PVVIH asociadas con HC tenían el mayor riesgo de AHD, seguidas de las asociadas con UDI, con un OR de 0 • 56 (intervalo creíble de 95% [CrI] 0 • 47–0 • 68) y MSM (OR = 0 • 54, 95% CrI 0 • 46–0 • 63). Sobre la base del análisis de división de nodos, la PEl valor de consistencia entre las tres rutas de transmisión fue mayor que 0 • 05, lo que sugirió que el modelo era consistente y adecuado para proporcionar estimaciones útiles. Además, realizamos un análisis de sensibilidad que incluyó estudios de alta calidad evaluados por NOS, que mostraron el resultado consistente de que las PVVIH infectadas por HC tenían el mayor riesgo de AHD en comparación con las infectadas por IDU y MSM (véase el apéndice A5 pp19).
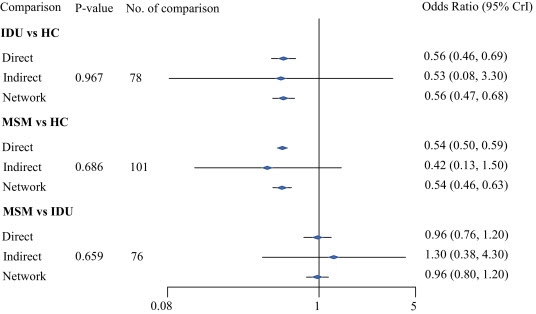
Dos gráficos de embudo convencionales y con contorno mejorado mostraron que había poco riesgo de sesgo de publicación en el metanálisis. Además, los resultados de las pruebas Egger / Begg-Mazumdar / Thompson-Sharp estuvieron de acuerdo con los gráficos en embudo, que sugirieron aceptar la hipótesis nula de no sesgo de publicación debido a la significación no estadística de manera consistente ( p > 0 • 10) (ver apéndice A6 págs. 20–24).Como había un número relativamente grande de estudios de los cinco continentes, la heterogeneidad de las estimaciones era previsiblemente alta; y los detalles se ilustran en el apéndice A (pp 18). Se realizaron análisis de subgrupos de los siguientes factores potenciales: retraso temporal, nivel de desarrollo económico de las regiones, continente, prevalencia de AHD y método de estudio. En general, la clasificación del riesgo de AHD asociada con las tres rutas de transmisión se mantuvo estable y HC tuvo el mayor riesgo de AHD en comparación con IDU y MSM (véase el apéndice A8 págs. 25-39).La figura 3 muestra los cambios temporales en la prevalencia de AHD entre las tres rutas de transmisión específicas desde 1992 hasta 2016. En comparación con la prevalencia de AHD asociada con MSM e IDU, la asociada con HC siguió siendo la más alta durante el período. En general, la prevalencia de AHD asociada con HC no cambió materialmente, mientras que la asociada con IDU y MSM fue testigo de una tendencia a la baja, respectivamente. Recientemente, la prevalencia de AHD asociada con HC mostró una tendencia ligeramente ascendente, mientras que la asociada con MSM e IDU experimentó una meseta y una disminución, respectivamente.
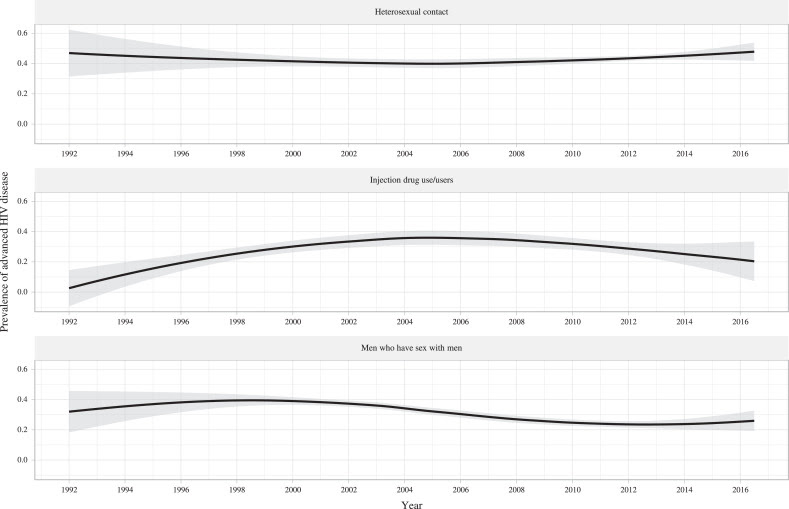
La figura 4 consta de dos mapas diferentes; uno es un mapa epidémico de la prevalencia de AHD y el otro muestra el nivel de desarrollo económico de las regiones en los estudios incluidos. La prevalencia combinada de AHD entre las PVVIH en todos los estudios incluidos fue del 34 • 87% (intervalo de confianza [IC] del 95% 33 • 30% −36 • 45%). Hubo una prevalencia mucho mayor de AHD (37 • 45%, IC 95% 35 • 35% −39 • 58%) en regiones con PPP más baja que en las regiones con PPP más alta (32 • 82%, IC 95% 30 • 38% −35 • 30%). Las PVVIH asociadas con otras rutas de transmisión, incluidas, entre otras, transfusiones y desconocidas, se incluyeron para mostrar la prevalencia combinada de AHD en esta figura.
La Tabla 1 y la Tabla 2 demuestran la relación entre la legislación y la prevalencia de AHD entre las PVVIH a través de diferentes rutas de transmisión. Según la tabla 1, hubo un mayor riesgo de AHD (OR bruto [cOR] = 1 • 30, IC 95% 1 • 27–1 • 33) en las regiones donde se criminalizó el trabajo sexual que en aquellas regiones donde se legalizó el trabajo sexual. Teniendo en cuenta el posible sesgo debido al nivel de desarrollo económico y el retraso temporal, también se evaluaron por separado, revelando un menor riesgo de AHD en regiones con mayor PPP (cOR = 0 • 91, IC 95% 0 • 89–0 • 93 ) y un mayor riesgo de AHD en estudios con retraso de tiempo ≥ tres meses (cOR = 1 • 90, IC 95% 1 • 85–1 • 96). Después de ajustar el nivel de desarrollo económico y el desfase temporal, los resultados consistentes mostraron que había un mayor riesgo de AHD en regiones criminalizadas de trabajo sexual (OR ajustado [aOR] = 1 • 21, IC 95% 1 • 18–1 • 25) que en las regiones legalizadas de trabajo sexual. Del mismo modo, después de tomar en cuenta el nivel de desarrollo económico y el desfase temporal,Tabla 2 ). Los resultados de los análisis de sensibilidad indicaron que la relación entre la justicia penal y el trabajo sexual, CCC y AHD no cambió significativamente cuando el PPP en diferentes años se ajustó en el modelo multivariado; y cuando se excluyeron los estudios con muestras pequeñas (véase el apéndice A9-10, págs. 40–43). La relación entre la criminalización de la homosexualidad y la prevalencia de AHD entre HSH no se analizó porque la homosexualidad se criminalizó en solo dos países (Singapur y Malasia) incluidos en el estudio.Tabla 1 Relación entre las diferentes políticas de trabajo sexual y la prevalencia de la enfermedad avanzada por VIH entre las personas que viven con el VIH a través del contacto heterosexual.Variable (número de estudios)Modelo no ajustadoModelo ajustadoO (IC 95% )O (IC del 95%)PPP≤ Mundial PPA 2005 (9)Árbitro.Árbitro.> Mundial PPP 2005 (46)0 • 91 (0 • 89–0 • 93)0 • 85 (0 • 82–0 • 87)Política de trabajo sexual Legal (38)Árbitro.Árbitro. Ilegal (17)1 • 30 (1 • 27–1 • 33)1 • 21 (1 • 18–1 • 25)Retraso de tiempo ≤ 3 meses (36)Árbitro.Árbitro. > 3 meses (19)1 • 90 (1 • 85–1 • 96)2.05 (1 • 99–2.12)a OR: odds ratio.b IC: intervalo de confianza.c PPP: producto interno bruto per cápita ($ internacional actual). La mediana del año del período de estudio para los estudios incluidos en este modelo lineal ecológico es 2005. La mediana del intervalo de tiempo (meses) para los estudios incluidos en este modelo lineal ecológico es 3. El modelo de regresión se pesa por tamaños de muestra. El modelo ajustado incorpora PPP 2005 de las regiones, la demora en el tiempo y la legislación sobre el trabajo sexual. Se excluyen los estudios que no informan retraso de tiempo explícito.
En: https://www.thelancet.com/journals/eclinm/article/PIIS2589-5370(19)30185-3/fulltext

