Par Larry Buhl
Pour sa deuxième édition en pleine pandémie de COVID-19, la conférence virtuelle IDWeek 2021, organisée par l'Infectious Diseases Society of America (IDSA) et d'autres organisations de premier plan dans le domaine des maladies infectieuses, a débuté cette semaine par une analyse approfondie des données récentes sur l'impact de la crise, qui dure depuis 18 mois, sur les personnes vivant avec le VIH (PVVIH). Si certaines données sont claires, d'autres questions, comme celle de savoir qui devrait recevoir une dose de rappel de vaccin contre la COVID et à quel moment, restent sans réponse. Pour en savoir plus, lisez la suite.
« Nous avons encore besoin de données sur les vaccins chez les personnes atteintes d'un VIH avancé. »
Tout au long de la pandémie, et avec le déploiement progressif des vaccins, des questions ont persisté quant à savoir qui entre réellement dans la catégorie des « personnes immunodéprimées » et a donc un plus grand besoin de vaccination : les personnes vivant avec le VIH en général, les personnes vivant avec le VIH avec une charge virale non supprimée ou les personnes vivant avec le VIH présentant des comorbidités.
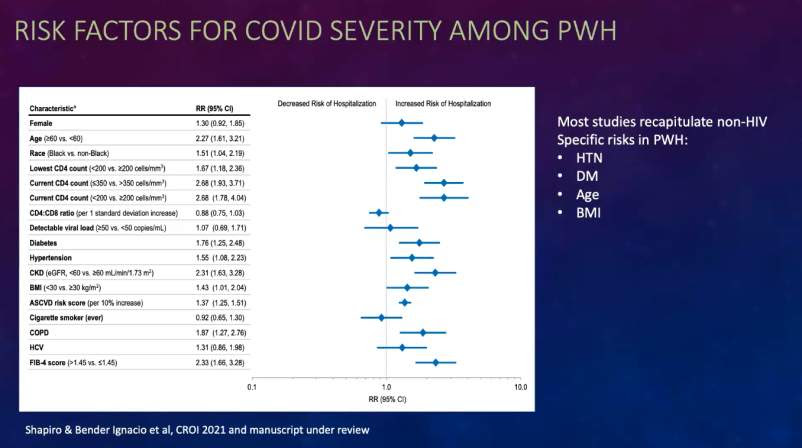
Lors d'un symposium jeudi, Rachel A. Bender Ignacio, MD, MPH, professeure adjointe de médecine au sein du département d'allergologie et de maladies infectieuses de l'Université de Washington, a abordé cette question controversée en réitérant les données d'une étude qu'elle a co-écrite avec la chercheuse Adrienne Shapiro, MD, Ph.D. Cette étude a révélé que les personnes vivant avec le VIH (PVVIH) présentant un faible poids corporel et un taux de CD4 élevé (supérieur à 350 dans cette étude) avaient un risque moindre d'hospitalisation pour complications liées à la COVID-19. Cependant, Bender Ignacio a également reconnu que des données supplémentaires sont nécessaires pour déterminer si c'est uniquement le faible taux de CD4 qui expose les PVVIH à un risque accru d'hospitalisation pour infection à la COVID-19, ou si des comorbidités, telles que les maladies rénales, jouent un rôle plus important dans l'évolution grave de la COVID-19.
« Nous avons encore besoin de données sur la vaccination des personnes atteintes d'une forme avancée du VIH », a déclaré Bender Ignacio. « Le risque de forme grave de COVID est difficile à déterminer car les études n'ont pas inclus suffisamment de personnes ne recevant pas de traitement antirétroviral. » Il a ajouté qu'il est important de prendre en compte le taux de CD4 du patient avant l'infection par la COVID, car cette dernière peut entraîner une diminution de ce taux.
Bender Ignacio avait une recommandation claire à l'intention de toutes les personnes vivant avec le VIH/SIDA et présentant un faible taux de CD4 qui n'ont pas reçu le vaccin contre la COVID : « Faites-vous vacciner. » Et peu importe lequel des trois vaccins approuvés ou autorisés par la FDA américaine, ou celui d'AstraZeneca approuvé dans l'UE, a-t-il déclaré.
Concernant les personnes ayant besoin d'une injection supplémentaire contre la COVID, il a déploré l'absence de directives claires pour les personnes vivant avec le VIH dont le taux de CD4 est supérieur à 350, mais a indiqué qu'empiriquement, la dose de rappel est recommandée pour les personnes vivant avec le VIH dont le taux de CD4 est inférieur à 200 ou qui ne suivent pas de traitement.
« Avant la publication des nouvelles recommandations, je préconisais des doses supplémentaires pour les personnes ne développant pas de réponse immunitaire après les deux premières injections », explique Bender Ignacio. Concernant les personnes vivant avec le VIH présentant une suppression virale et/ou un taux de CD4 élevé, elle leur conseille de suivre les recommandations destinées à la population générale. « Si vous êtes âgé ou si vous exercez une activité professionnelle à risque, une dose de rappel est recommandée », précise-t-elle. Le conseil de Bender Ignacio pour toute personne non traitée : commencer un traitement antirétroviral dès que possible. Et pour les professionnels de santé prenant en charge des personnes vivant avec le VIH :
- Ne modifiez pas le traitement antirétroviral d'un patient pour réduire le risque de COVID-19, sauf en cas de risque d'interaction médicamenteuse, étant donné que certains traitements contre la COVID contiennent des inhibiteurs de protéase.
- Ne pas interrompre le traitement immunosuppresseur si une personne vivant avec le VIH est hospitalisée pour une infection à la COVID-19.
- Si un patient hospitalisé ne suit pas de traitement antirétroviral, initier ce traitement une fois que son état clinique est stabilisé, avant sa sortie de l'hôpital.
- N’utilisez REGEN-COV (un type de traitement par anticorps monoclonaux) qu’en prophylaxie post-exposition chez les personnes âgées de 12 ans et plus qui présentent un risque élevé d’évolution vers une forme grave de COVID et qui ne sont pas entièrement vaccinées et/ou qui ne devraient pas développer une réponse immunitaire adéquate, y compris celles qui prennent des médicaments immunosuppresseurs.
Fermetures de laboratoires liées à la COVID-19 versus suppression virale
Il est bien établi que les laboratoires sur site jouent un rôle crucial dans le suivi de la santé des personnes vivant avec le VIH (PVVIH). Or, selon une nouvelle étude, la fermeture de ces laboratoires au début de la pandémie de COVID-19 a retardé les analyses de charge virale, tant pour les patients dont la charge virale est indétectable que pour ceux dont la charge virale ne l'est pas. Dans une communication orale, le Dr Walid El-Nahal, infectiologue à la faculté de médecine de l'université Johns Hopkins, a présenté ses résultats concernant l'intervalle entre les mesures de charge virale chez ces patients pendant la pandémie, et a examiné si l'impact de ces fermetures de laboratoires différait selon les sous-groupes, notamment en fonction de l'origine ethnique, du sexe, de l'âge, des troubles liés à l'usage de substances et du statut d'assurance maladie.
Pour répondre à ces questions, les chercheurs ont respectivement analysé les données de la cohorte clinique VIH de Johns Hopkins, en effectuant une analyse du temps jusqu'à l'événement et en stratifiant les données selon que les charges virales étaient supprimées (moins de 200 copies/ml) ou non.
Les chercheurs ont analysé trois périodes. La première, antérieure à la pandémie, s'étend du 1er janvier 2019 au 15 mars 2020. La pandémie a ensuite été divisée en deux périodes : d'abord, la période de fermeture pendant laquelle le laboratoire est resté fermé pendant quatre mois et les patients ont dû se rendre ailleurs pour leurs prélèvements sanguins ; puis, la période de réouverture du laboratoire, entre le 13 juillet 2020 et la fin de l'année 2020.
Une fois le laboratoire rouvert, les patients dont la charge virale n'était pas supprimée, et qui espacent généralement davantage leurs tests, ont dû attendre plus longtemps avant de s'y rendre qu'avant la pandémie. Les personnes ayant récemment consommé de la cocaïne ou de l'héroïne ont également dû espacer davantage leurs tests, tout comme les personnes non assurées ou bénéficiant de Medicaid.
Concernant les patients dont la charge virale était indétectable, les nouvelles étaient plus rassurantes. L'allongement de l'intervalle entre les contrôles de charge virale les exposait-il à un risque de perte de suppression virale ? Conclusion : non, pas vraiment. Sur l'ensemble des périodes d'étude, seulement 4 % des patients dont la charge virale était indétectable ont perdu leur suppression virale entre deux contrôles. Toutefois, El-Nahal a précisé que les causes de cette perte de suppression virale chez ces 4 % restent floues : les confinements, qui ont entraîné des retards dans le suivi, ou d'autres circonstances.
- « État des lieux clinique du VIH : À la pointe de la recherche, COVID-19 chez les personnes vivant avec le VIH ; épidémiologie, prévention et traitement », IDWeek 2021, 30 septembre 2021. https://idweek.junolive.co/live/panels/hiv_clinical_state_of_the_art_at_the_cutting_edge
- « Délai entre les charges virales chez les personnes vivant avec le VIH, qu’elles soient sous contrôle ou non, pendant la pandémie de COVID-19 par rapport à la période pré-pandémique », École de médecine de l’Université Johns Hopkins. IDWeek 2021 https://www.eventscribeapp.com/live/slides/view.asp?svfp=MTQyNTd8NTIxMjQ1Mzh8MTU4OTgyfDkzNzQ4OHxXZWJzaXRl Également disponible : https://www.thebodypro.com/article/idweek-2021-covid-boosters-pandemic-impact-on-viral-suppression