Dr. Pierre-Alex Crisinel en EACS 2021.
Para las nuevas madres con VIH, la decisión de amamantar a su bebé ha sido una decisión difícil. A diferencia de la transmisión a través del sexo, es posible que la supresión viral a través de la terapia antirretroviral (ART) no elimine por completo el riesgo de transmisión .
Uno de los estudios más grandes, realizado en África subsahariana, encontró que el 0,6% de los bebés nacidos de 1220 madres que estaban tomando TAR se volvieron VIH positivos en un plazo de 12 meses. Pero ese estudio no monitoreó la carga viral materna. Los datos de una cohorte de Tanzania presentados en la conferencia EACS de 2017 no encontraron transmisiones de una madre con una carga viral indetectable, pero no se sabe lo suficiente sobre la dinámica viral en la leche materna para estar seguro de si puede haber niveles intermitentes de VIH transmisible.
Sin embargo, BHIVA no descarta por completo la lactancia materna. Las pautas también agregan que si las madres desean amamantar, deben recibir apoyo para hacerlo, siempre que cumplan con los criterios que incluyen «estar preparadas para asistir a la revisión clínica mensual y las pruebas de carga viral del VIH en sangre para ellas y su bebé» durante la lactancia y durante dos meses después de suspenderlo. Lo que complica el problema es el hecho de que se dan diferentes consejos a las mujeres en los países de ingresos altos y bajos. En este último, debido al peligro de contaminación del agua y al costo de la alimentación con fórmula, el balance riesgo / beneficio está del lado de la lactancia y se recomienda que las madres VIH positivas amamanten. En los países de ingresos altos, debido a la falta de certeza total sobre la seguridad, la mayoría de los países tienen consejos similares a los de las pautas de embarazo de la Asociación Británica del VIH , que establecen que BHIVA “continúa recomendando la alimentación con fórmula a las mujeres que viven con el VIH para eliminar el riesgo de la transmisión posnatal «.
Las pautas suizas sobre el VIH se revisaron en 2019 para ofrecer a las madres una discusión sobre los riesgos y beneficios de la lactancia materna, permitiéndoles elegir entre la alimentación con fórmula y la lactancia materna.
Si las madres desean amamantar, asisten a una reunión multidisciplinaria prenatal con una partera, un obstetra y médicos de VIH adultos y pediátricos donde se explica la posibilidad de transmisión y cómo evitarla, y reciben un seguimiento intensificado de la carga viral. En el momento del parto se realiza una prueba de PCR del VIH en sangre del cordón umbilical; las madres se someten a pruebas de carga viral uno, tres y cinco meses después del parto y, a partir de entonces, cada tres meses durante la lactancia, más una tres meses después de suspenderla.Si las mujeres VIH positivas se alimentan con fórmula, no se espera que tomen una carga viral del VIH con más frecuencia de lo que lo harían normalmente. Sus bebés reciben una prueba de PCR para el VIH al mes de edad y a los cinco meses y una prueba de detección completa de anticuerpos a los dos años.
Se eliminó de las pautas desde 2016 la zidovudina perinatal (AZT) y cualquier profilaxis previa a la exposición para el bebé mientras la madre permanece viralmente indetectable. En el caso de una prueba de PCR detectable en la madre, se toman medidas para la profilaxis posterior a la exposición de los bebés, pero no fue necesaria en la cohorte que se analiza aquí.
Después de que se cambiaron las pautas en 2019, se realizó un estudio observacional prospectivo que incluyó a todas las mujeres embarazadas de la cohorte suiza de VIH maternoinfantil (MoCHIV), que inscribe a la mayoría de las madres VIH positivas en el país. En la 18 ª Conferencia Europea del SIDA (EACS 2021) , el Dr. Pierre-Alex Crisinel del Hospital Universitario de Lausana reportado en esta cohorte.
En un país pequeño con baja prevalencia, solo había 41 mujeres en la cohorte. De estos, 20 o casi la mitad decidieron amamantar a pesar de los requisitos de seguimiento adicionales.
Las 41 mujeres tenían una carga viral del VIH indetectable antes del parto y su recuento medio de CD4 era 649.
La edad promedio de las mujeres fue de 34 años, sin diferencias significativas entre las mujeres que decidieron amamantar y las que no lo hicieron. De 36 mujeres de etnia conocida, 22 eran africanas, diez europeas blancas, una latina blanca y tres asiáticas. Más mujeres blancas europeas decidieron amamantar que no hacerlo (siete frente a tres) y entre las mujeres negras africanas 12 amamantaron y diez no lo hicieron. Estas diferencias no fueron estadísticamente significativas.
Para el 56% de las mujeres, este fue su primer bebé.
El único factor de predicción significativo de la elección de amamantar fue la duración del diagnóstico de VIH. En promedio, las mujeres habían sido diagnosticadas durante 6,5 años, pero las que optaron por amamantar habían sido diagnosticadas durante 10,5 años y las que no, durante 4,5 años.
Tres cuartas partes de las que amamantaron lo seguían haciendo tres meses después de tener a su bebé y el 45% seis meses después.
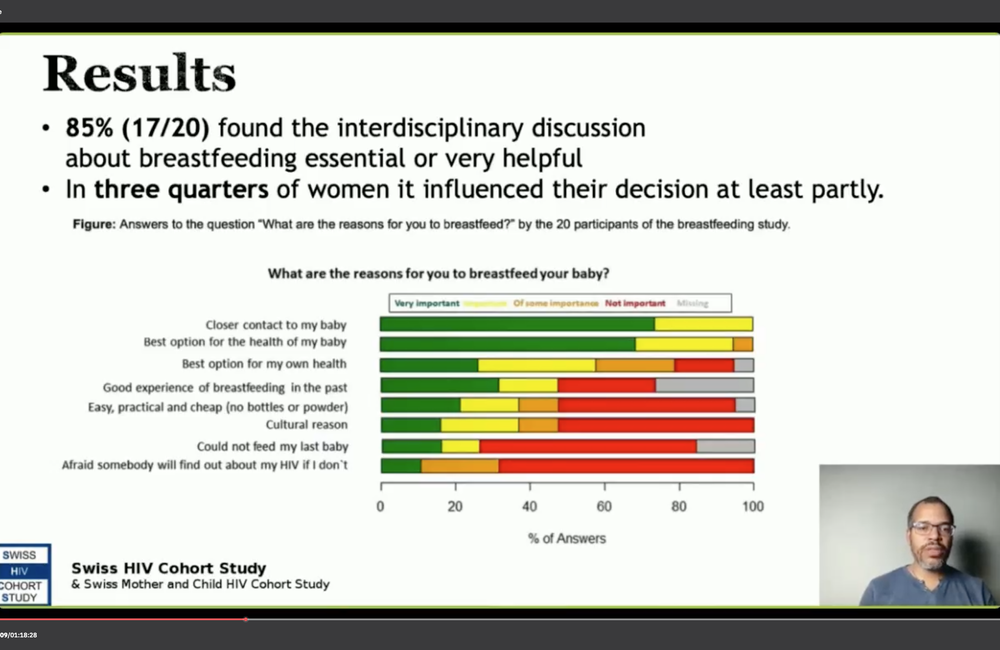
Se preguntó a las mujeres que amamantaron sobre las razones de su elección. El ochenta y cinco por ciento dijo que la reunión multidisciplinaria prenatal había sido útil y el 75% dijo que había influido en su decisión.
Se pidió a las mujeres que seleccionaran sus razones para elegir la lactancia materna de una lista rápida y que dijeran qué factores habían sido más importantes.
Todas las mujeres dijeron que el contacto más cercano y el vínculo afectivo con su bebé era una razón «importante» o «muy importante» para su decisión, y todas menos una dijeron que la lactancia materna era la mejor opción para la salud de su bebé y era un factor importante. Un poco más de la mitad (11) dijo que su propia salud también era una consideración importante al tomar su decisión.
Otras razones se citaron con menos frecuencia. Solo seis de los 20 dijeron que la lactancia materna era más fácil, barata y práctica era una consideración importante y solo seis dijeron que las expectativas culturales sobre la lactancia materna habían sido importantes. Significativamente, solo dos dijeron que el miedo a ser revelado como VIH positivo era un factor importante para orientar su decisión.


