Las personas que viven con el VIH pasaron una cantidad similar de tiempo en el hospital que los pacientes con VIH-COVID-19 negativos y tuvieron una tasa de mortalidad comparable durante el punto álgido del brote en la ciudad de Nueva York, pero tenían más probabilidades de recibir soporte ventilatorio, según un estudio presentado en la 23ª Conferencia Internacional sobre el SIDA (AIDS 2020: Virtual) .
Un estudio relacionado mostró que las personas con VIH tenían niveles más altos de inflamación, lo que indica que son capaces de generar una fuerte respuesta inflamatoria al nuevo coronavirus y que siguen en riesgo de sufrir COVID-19 grave a pesar de tomar terapia antirretroviral (TAR).
Los estudios generalmente han encontrado que las personas con VIH no tienen más probabilidades de contraer el coronavirus (conocido como SARS-CoV-2) que sus contrapartes VIH negativas, y generalmente no desarrollan una enfermedad más grave o tienen un mayor riesgo de muerte. Una excepción es un estudio de Sudáfrica que vio un aumento de la mortalidad por COVID-19 entre las personas VIH positivas.
Dado que las personas con VIH parecen tener un riesgo similar de contraer SARS-CoV-2 y desarrollar una enfermedad grave a pesar de tener cierto grado de supresión inmune, algunos expertos y defensores han sugerido que los antirretrovirales pueden tener un efecto protector. Sin embargo, los estudios de los efectos de los medicamentos contra el VIH en los resultados de COVID-19 hasta ahora han arrojado resultados mixtos .
Resultados de COVID-19 en el Bronx
El Dr. Viraj Patel, del Colegio de Medicina Albert Einstein y el Sistema de Salud Montefiore en el Bronx, Nueva York, realizó un estudio de cohorte retrospectivo de personas con y sin VIH que dieron positivo por PCR para SARS-CoV-2 cuando fueron hospitalizadas entre el 10 de marzo y el 11 de mayo. 2020. Montefiore es el mayor proveedor de atención del VIH en el Bronx, y atiende a más de 4000 personas con VIH en cuatro hospitales y 21 clínicas de atención primaria.
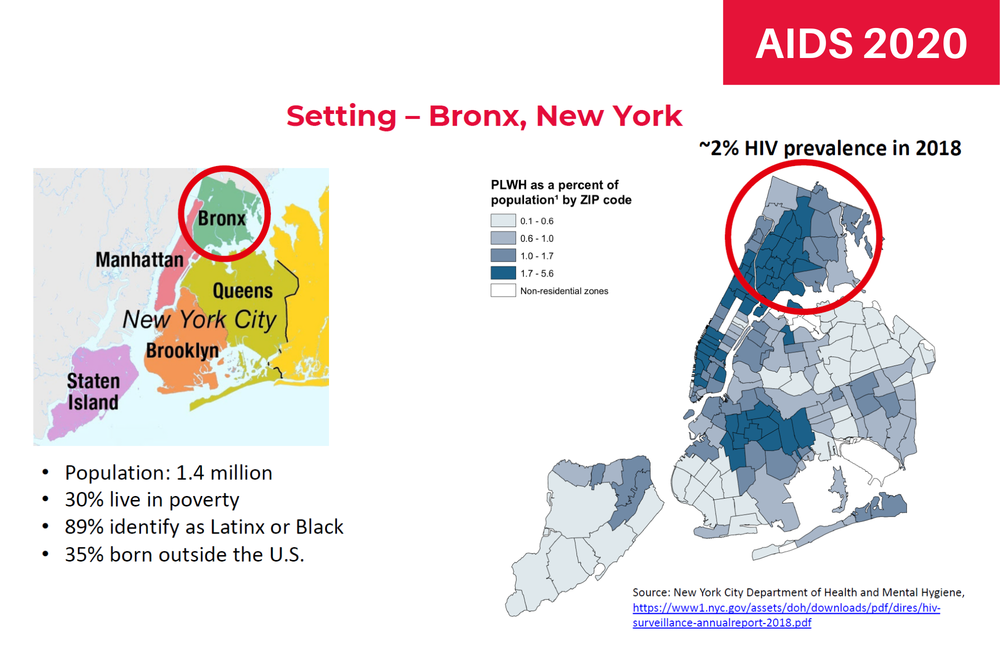
Ubicado al norte de Brooklyn y al otro lado del río desde Manhattan, el Bronx tiene una población mayoritariamente afroamericana y latina. Más de un tercio de los residentes nacieron fuera de los EE. UU. Y el 30% vive en la pobreza, una de las tasas más altas en los EE. UU. El Bronx fue uno de los epicentros del brote COVID-19 de la ciudad de Nueva York, que fue el peor en los EE. UU. Y uno de los peores del mundo, con más de 300 hospitalizaciones por día en el pico a principios de abril.
Los investigadores analizaron la duración de las estadías en el hospital, la intubación y la ventilación mecánica para el soporte respiratorio, el desarrollo de lesión renal aguda y la mortalidad. El análisis no tuvo en cuenta el uso de tratamientos con COVID-19 como remdesivir o esteroides.
El análisis incluyó a 100 personas VIH positivas y 4513 VIH negativas. Poco más de la mitad eran hombres y las edades medias eran 62 y 65 años, respectivamente. Aproximadamente el 40% eran negros, una proporción similar eran latinos y el 6% eran blancos. La mayoría tenía Medicaid (cobertura para personas de bajos ingresos) o Medicare (cobertura para personas mayores), y solo alrededor del 15% tenía seguro médico privado.
Entre las personas que viven con el VIH, el 94% había recibido ART y el 81% tenía una carga viral suprimida (por debajo de 40 copias / ml). Sin embargo, aproximadamente uno de cada cinco tenía un recuento de CD4 por debajo de 200 células / mm 3 , lo que refleja la supresión inmune avanzada.
Los investigadores encontraron que la mayoría de los resultados no diferían entre los pacientes con VIH y sin VIH, incluida la duración de la estadía en el hospital (cinco días en ambos grupos), las tasas de lesión renal aguda o la probabilidad de muerte mientras estaban hospitalizados (22% vs 24 %, respectivamente).
Sin embargo, las personas con VIH tenían una tasa más alta de intubación y ventilación mecánica (21% frente a 14%, lo que resultó en un riesgo aproximadamente 50% mayor), pero la diferencia no llegó al umbral de significación estadística.
Curiosamente, el estudio encontró que la probabilidad de intubación y muerte en el hospital era mayor para las personas con supresión viral en comparación con las personas con VIH no controlado. De hecho, nadie con VIH no suprimido requirió intubación o murió. Las personas con carga viral de VIH detectable pasaron un poco más de tiempo en el hospital (siete frente a cinco días). Pero este grupo solo incluía 15 personas, por lo que es difícil sacar conclusiones firmes.
En otro hallazgo inesperado, tener un recuento de CD4 más alto antes de la hospitalización se asoció con una mayor probabilidad de intubación, pero no se observaron diferencias en la duración de la estadía o el riesgo de muerte.
«La observación de no intubaciones o muertes entre las personas que viven con el VIH sin supresión viral merece un examen más detallado», concluyeron Patel y sus colegas.
Características inmunológicas
En un estudio separado, el Dr. John Hsi-en Ho de la Escuela de Medicina Icahn en Mount Sinai en la ciudad de Nueva York analizó las características clínicas e inmunológicas entre las personas VIH positivas con COVID-19.
El VIH se caracteriza por una inflamación crónica y diversos grados de disfunción inmune, incluso en personas con tratamiento antirretroviral eficaz, señaló Ho como antecedente. El COVID-19 también se asocia con una función inmune anormal, que incluye niveles bajos de linfocitos.
Este análisis retrospectivo incluyó datos de historias clínicas de 93 personas con VIH atendidas en cinco departamentos de emergencias en Nueva York entre el 2 de marzo y el 15 de abril de 2020 que dieron positivo en la PCR para SARS-CoV-2.
«Las personas con VIH son capaces de generar una fuerte respuesta inflamatoria al nuevo coronavirus y siguen en riesgo de presentar COVID-19 grave».
Aquí, el 72% de los miembros de la cohorte eran hombres, el 41% eran negros, el 31% eran latinos, el 23% eran blancos y la edad promedio era de 58 años. Este estudio no tuvo un grupo de control VIH negativo para la comparación.
Los participantes tenían un recuento de CD4 de 554 células / mm 3 antes del diagnóstico de COVID-19 y un nadir o nivel más bajo de 320 células / mm 3 . Casi todos estaban en tratamiento antirretroviral, incluido el 70% que usaba tenofovir disoproxil fumarato o tenofovir alafenamida y el 14% que usaba los inhibidores de la proteasa atazanavir ( Reyataz ), darunavir ( Prezista ) o lopinavir / ritonavir ( Kaletra ), medicamentos que en algunos estudios han demostrado actividad. contra SARS-CoV-2. Más del 80% tenía una carga viral indetectable (por debajo de 50 copias / ml).
Tras la presentación en el hospital, las personas VIH positivas con COVID-19 tenían niveles bajos de linfocitos totales y un recuento disminuido de células T CD4. En contraste, los niveles de varios marcadores inflamatorios fueron elevados. La proteína C reactiva (PCR), el fibrinógeno y el dímero D (un marcador de coagulación de la sangre) estaban todos por encima del límite superior de lo normal.
Los participantes también tenían niveles mucho más altos de lo normal de las citocinas interleucina 6 (IL-6), IL-8 y factor de necrosis tumoral alfa, pero no IL 1b. Los niveles excesivos de citoquinas, conocidos como tormenta de citoquinas, son uno de los sellos distintivos de la enfermedad grave por COVID-19 que provoca daños en los pulmones y otros órganos.
Al observar las diferencias entre 19 personas VIH positivas que murieron a causa de COVID-19 y 53 personas VIH positivas que se recuperaron, las que murieron tuvieron niveles de linfocitos totales significativamente más bajos en comparación con los sobrevivientes. También tenían niveles máximos significativamente más altos de PCR, IL-6 e IL-8.
Sin embargo, no hubo diferencias según los recuentos de CD4 previos al diagnóstico, actuales o mínimos, si tenían o no índice indetectable de VIH, edad, sexo o masa corporal. Otros estudios de poblaciones VIH negativas han encontrado que la edad avanzada, el sexo masculino, la obesidad y otras comorbilidades se asocian con COVID-19 más grave y una mayor mortalidad.
«Un subconjunto de personas que viven con el VIH son capaces de generar respuestas inflamatorias profundas que se han correlacionado con malos resultados en personas sin VIH», concluyeron los investigadores. «Estos hallazgos plantean la preocupación de que las personas que viven con el VIH continúan en riesgo de manifestaciones graves de COVID-19 a pesar del TAR, y que la desregulación inmune en un subconjunto de personas que viven con el VIH durante la infección se asocia con peores resultados».
Ho señaló que las pruebas de coronavirus fueron limitadas durante este período y tendieron a reservarse para pacientes más enfermos, por lo que este grupo no es representativo de todas las personas VIH positivas con COVID-19. Además, la proporción de personas con supresión del VIH fue alta, por lo que no fue posible hacer una comparación informativa entre aquellos con y sin carga viral detectable.Referencias
Patel VV y col. Resultados clínicos por estado serológico del VIH, recuento de CD4 y supresión viral en personas hospitalizadas con COVID-19 en el Bronx, Nueva York. 23a Conferencia Internacional sobre el SIDA, resumen OABLB0102, 2020.
Ho H y col. Características inmunológicas de COVID-19 agudo en personas con VIH . 23a Conferencia Internacional sobre el SIDA, resumen OABLB0104, 2020.
hiv