Damian McNamara
Las lesiones cutáneas podrían ayudar a médicos a identificar personas con COVID-19 grave que tienen más probabilidades de presentar coagulopatías.
Investigadores en el Weill Cornell Medicine New York-Presbyterian Medical Center de Nueva York, Estados Unidos, vincularon erupciones cutáneas livedoides o purpúreas con mayor probabilidad de vasculopatía obstructiva asociada a la infección por SARS-CoV-2 en una serie de casos pequeños.
Estos signos cutáneos podrían aumentar los análisis de coagulación en esta población de pacientes. «Los médicos deberían considerar una interconsulta a hematología para posible tratamiento anticoagulante en pacientes con estas manifestaciones cutáneas de COVID-19 grave», manifestó a Medscape Noticias Médicas la autora principal, Dra. Joanna Harp.
«Los médicos también deberían considerar dímero D, fibrinógeno, estudios de coagulación, y biopsia cutánea, puesto que también hay otras posibilidades en el diagnóstico diferencial», agregó.
La carta de investigación fue publicada en versión digital en JAMA Dermatology.
Los hallazgos se suman a múltiples informes previos de manifestaciones cutáneas relacionadas con COVID-19, incluido un estudio de 375 pacientes en España.[2 Entre las personas con infección sospechada o confirmada por SARS-CoV-2, el autor principal de la investigación española, Dr. Ignacio García-Doval, Ph. D., también observó erupciones cutáneas livedoides y necróticas con más frecuencia en pacientes con enfermedad grave.
«Creo que esta serie de casos de la Dra. Harp y sus colaboradores confirma los hallazgos en nuestro estudio previo, de que los pacientes con lesiones livedoides o necróticas tienen peor pronóstico, ya que estas son indicadoras de obstrucción vascular», comentó a Medscape Noticias Médicas.
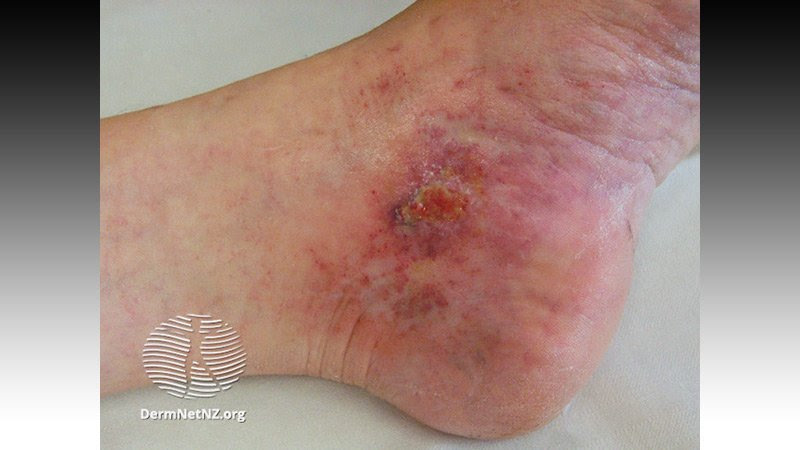
La Dra. Harp y sus colaboradores informaron sus observaciones en cuatro pacientes de 40 a 80 años de edad. Cada uno de ellos tenía COVID-19 grave con síndrome de dificultad respiratoria aguda y necesitaron intubación. Los médicos tratantes solicitaron interconsulta a dermatología para evaluar presentaciones de livedo racemosa fija acral y púrpura retiforme.
Las concentraciones de dímero D superaron los 3 µg/ml en cada caso. Los cuatro pacientes tenían embolia pulmonar sospechada que presentaron al cabo de 1 a 5 días después de los hallazgos dermatológicos. La anticoagulación profiláctica al ingreso se modificó a anticoagulación terapéutica debido a las crecientes concentraciones de dímero D y las complicaciones trombóticas sospechadas.
«Creo que el artículo es interesante, pues demuestra los hallazgos histopatológicos asociados y tiene importantes implicaciones clínicas debido a la asociación con embolia pulmonar», señaló el Dr. García-Doval, investigador en la Academia Española de Dermatología, en Madrid. «A estos pacientes probablemente se les debe dar tratamiento anticoagulante».
Resultado de la biopsia cutánea
Las biopsias en sacabocados revelaron vasculopatía trombogénica pauciinflamatoria que afectaba a capilares, vénulas, arteriolas o arterias pequeñas.
Los hallazgos cutáneos de livedo racemosa apuntan a obstrucción parcial de los vasos sanguíneos cutáneos, mientras que la púrpura retiforme indica obstrucción completa de vasos sanguíneos cutáneos.
La imposibilidad de confirmar el momento exacto del inicio del exantema fue una limitación del estudio.
«Los hallazgos indican que los médicos que atienden a pacientes con COVID-19 deben tener presente los exantemas livedoides y purpúreos como manifestaciones potenciales de un estado de hipercoagulabilidad subyacente. Si se identifican estos hallazgos cutáneos se ha de considerar biopsia de la piel, pues el resultado puede servir de guía para el tratamiento anticoagulante», señalaron los autores.
Observaciones durante un brote epidémico
Los investigadores observaron estos casos entre el 13 de marzo y el 3 de abril, durante un pico de brote epidémico de COVID-19 en Nueva York.
«Hemos visto casos adicionales desde nuestro periodo de estudio. Sin embargo, han disminuido significativamente a medida que ha descendido el número de casos de COVID-19 en la ciudad», indicó la Dra. Harp, dermatóloga del New York-Presbyterian.
Otro factor que ha contribuido al descenso de los casos ha sido «la implementación de tratamiento anticoagulante más temprano e intensivo en muchos de estos pacientes en nuestro centro», añadió.
Los investigadores tienen pensado continuar la investigación. «Estamos trabajando en un estudio más formalizado», destacó a Medscape Noticias Médicas la Dra. Caren Droesch, autora principal.
«Pero dadas las cifras bajas de pacientes en nuestra área, no hemos comenzado a reclutar pacientes», puntualizó la Dra. Droesch, residente en Weill Cornell Medicine and New York-Presbyterian al momento del estudio. Ahora es dermatóloga en el Mass General Brigham en Wellesley, Estados Unidos.
Considerar una interconsulta a dermatología
«Esta es una pequeña serie de casos de cuatro pacientes, pero refleja lo que hemos visto en nuestro centro hospitalario, y que otros han comunicado acerca de pacientes individuales en varias partes del mundo. La piel, al igual que muchos otros órganos y sistemas, puede verse afectada por complicaciones trombóticas en pacientes con COVID-19», manifestó a Medscape Noticias Médicas el Dr. Anthony Fernandez, Ph. D., dermatólogo en la Cleveland Clinic en Ohio, Estados Unidos.
De modo similar al presente estudio, el Dr. Fernandez observó manifestaciones cutáneas en personas con COVID-19 grave y elevación de los niveles de dímero D. Estos pacientes suelen necesitar ventilación mecánica en la unidad de cuidados intensivos, añadió.
«Como señalan las autoras, es importante que todos los médicos que atienden a pacientes con COVID-19 busquen estos exantemas», señaló el Dr. Fernandez, coautor de un estudio sobre manifestaciones cutáneas en esta población de pacientes.[3] «También estamos de acuerdo en que los médicos deberían tener un umbral bajo para solicitar una interconsulta a dermatología. Una biopsia cutánea es mínimamente cruenta y puede ser importante para confirmar o descartar que estos exantemas verdaderamente reflejen una vasculopatía trombótica».