¿Una tercera persona ha sido «curada» del VIH? Ahora los investigadores dicen que ‘paciente de Düsseldorf’ no muestra signos del virus cuatro meses después de someterse a un trasplante de células madre
- El ‘paciente de Düsseldorf’ no identificado se sometió a un trasplante de células madre
- Los investigadores anunciaron que el paciente ya no parece estar infectado
- El caso fue contado en la misma conferencia que la del ‘paciente de Londres’
- Llega una década después del éxito del ‘paciente de Berlín’ Timothy Ray Brown
Por STEPHEN MATTHEWS EDITOR DE SALUD PARA MAILONLINE y MIA DE GRAAF HEALTH EDITOR PARA DAILYMAIL.COM
Ha surgido un tercer paciente VIH positivo en Alemania que puede estar libre del virus después de someterse a un tratamiento revolucionario.
El ‘paciente de Düsseldorf’ no identificado se sometió a un trasplante de células madre para tratar su cáncer hace cuatro meses. No tiene signos de estar infectado.
Su caso fue anunciado en la misma conferencia que la del «paciente de Londres», que se convirtió en la segunda persona en ser declarada en remisión por el VIH.
Los expertos elogiaron la noticia del paciente del Reino Unido, que ha estado libre de VIH durante 18 meses, como un «hito» en la lucha contra el virus, que causa el SIDA.
Pero advirtieron que no cambia mucho la realidad para las 37 millones de personas que viven con el VIH en todo el mundo.
La única otra persona que sobrevivió al trasplante de células madre que puso en peligro su vida, y salió libre de VIH, fue el llamado «paciente de Berlín» Timothy Ray Brown.
Otros dos pacientes VIH positivos se sometieron a los mismos trasplantes de células madre pero aún no han dejado de tomar píldoras diarias para detener el virus, por lo que los investigadores no pueden concluir si están libres del virus.

El ‘paciente de Berlín’ Timothy Ray Brown se curó con éxito del virus del VIH hace 12 añosEl segundo hombre parece haberse curado del VIH.
El Dr. Björn Jensen de la Universidad de Düsseldorf hizo el anuncio del tercer paciente en una conferencia médica en Seattle.
Las biopsias del intestino y los ganglios linfáticos del paciente no mostraron VIH, revelaron los médicos del Centro Médico de la Universidad de Utrecht, involucrados en el caso.
Agregaron que aún no ha tenido un ‘rebote’, el término para cuando el VIH se vuelve detectable nuevamente.
Además del VIH, el paciente de Düsseldorf también tenía cáncer, al igual que los pacientes de Londres y Berlín. Actualmente no está claro qué forma.
Para los pacientes de Berlín, Londres y Düsseldorf, un trasplante de células madre complejo y potencialmente mortal fue un último intento de supervivencia.
Para la mayoría de los demás, eso es innecesariamente peligroso en comparación con tomar una píldora diaria que suprime su virus para que no sea transmisible y les permita vivir una vida larga y saludable.
Los médicos que trataron al paciente de Düsseldorf todavía lo siguen, revelaron en la Conferencia sobre Retrovirus e Infección Oportunista.
Implicaron que el hombre no ha mostrado signos de estar libre del virus durante el tiempo suficiente para ser declarado en remisión a largo plazo, a diferencia de los pacientes de Londres y Berlín.
Por lo general, los pacientes con VIH esperan seguir tomando píldoras diarias de por vida para suprimir el virus. Cuando se suspenden las drogas, el virus regresa, generalmente en dos o tres semanas.
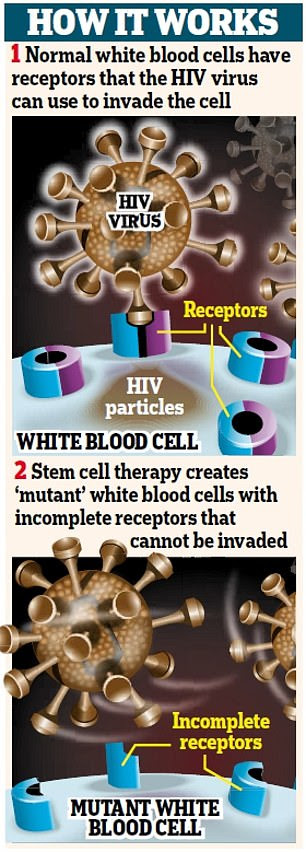
CÓMO UN TRASPLANTE DE CÉLULAS MADRE CURÓ AL PACIENTE DE BERLÍN Y AL PACIENTE DE LONDRES
La gran mayoría de los humanos portan el gen CCR5.
En muchos sentidos, es increíblemente inútil. Afecta nuestras probabilidades de sobrevivir y recuperarse de un derrame cerebral, según una investigación reciente. Y es el principal punto de acceso para que el VIH supere nuestros sistemas inmunes. Pero algunas personas tienen mutaciones que impiden que CCR5 se exprese, bloqueando o eliminando el gen de manera efectiva.
Los expertos en VIH llaman a esas pocas personas en el mundo ‘controladores de élite’. Son naturalmente resistentes al VIH.
Si el virus alguna vez entrara en su cuerpo, naturalmente ‘controlarían’ el virus como si estuvieran tomando los medicamentos supresores de virus que requieren los pacientes con VIH.
Tanto el paciente de Berlín como el paciente de Londres recibieron células madre donadas de personas con esa mutación crucial.
¿POR QUÉ NUNCA HA FUNCIONADO ANTES?
«Hay muchas razones por las que esto no ha funcionado», dijo a DailyMail.com la Dra. Janet Siliciano, investigadora líder en VIH de la Facultad de medicina de la Universidad Johns Hopkins.
1. ENCONTRANDO DONANTES
«Es increíblemente difícil encontrar médula ósea compatible con HLA [es decir, alguien con las mismas proteínas en la sangre que usted]», dijo el Dr. Siliciano.»Es aún más difícil encontrar la mutación CCR5″.
2. EL TRANSPLANTE INEFECTIVO CONDUCE A LA REACCIÓN DEL CÁNCER
En segundo lugar, siempre existe el riesgo de que el procedimiento no funcione. «A veces no te vuelves completamente» quimérico «, lo que significa que todavía tienes muchas de tus propias células».
Esa es una de las dos razones más comunes por las que fracasaron los intentos anteriores: su sistema inmunológico no se reemplaza por completo, luego el cáncer regresa y no pueden sobrevivir.
3. ENFERMEDAD DE INJERTO VERSUS: EL ANTIGUO SISTEMA INMUNITARIO ATACA AL NUEVO
La otra razón más común por la que este enfoque ha fallado es la enfermedad de injerto contra huésped.
Es entonces cuando el sistema inmunitario del paciente intenta atacar al sistema inmunitario de reemplazo entrante, causando una reacción fatal en la mayoría.
4. CANTIDADES DESCONOCIDAS
Curiosamente, tanto el paciente de Berlín como el paciente de Londres experimentaron complicaciones que normalmente son letales en la mayoría de los otros casos. Y los expertos creen que esas complicaciones ayudaron a sus casos.
Timothy Ray Brown, el paciente de Berlín, tenía ambos: su cáncer regresó y desarrolló una enfermedad de injerto contra huésped, lo que lo puso en coma y requirió un segundo trasplante de médula ósea.
El paciente de Londres tenía uno: sufría la enfermedad de injerto contra huésped. Contra viento y marea, ambos sobrevivieron, libres de VIH.
Algunos creen que, irónicamente, la enfermedad de injerto contra huésped podría haberles ayudado a ambos a eliminar aún más su VIH.
Pero no hay forma de controlar o replicar eso de manera segura.
Javier Martínez-Picado, del Instituto de Investigación del SIDA IrsiCaixa en Barcelona, reveló que hay otros dos pacientes VIH positivos que se han sometido al trasplante de células madre pero que siguen tomando píldoras antirretrovirales, informó New Scientist .
Los expertos detrás de un proyecto internacional para evaluar el impacto de los trasplantes de células madre en el tratamiento del VIH dijeron que actualmente 39 pacientes han recibido trasplantes. No está claro si alguno de ellos está libre del virus o cuándo recibieron las células madre del donante.
El Dr. Anthony Fauci, jefe de la división de VIH / SIDA de los Institutos Nacionales de Salud, dijo a DailyMail.com que el informe del paciente de Londres era un «trabajo elegante e importante» que «fortalece la prueba de concepto» que se muestra en el paciente de Berlín: las células donantes de alguien que es resistente al VIH pueden eliminar el VIH de un receptor si sobreviven al trasplante.
«Pero no es práctico desde el punto de vista de la amplia gama de personas que quieren curarse», agregó el Dr. Fauci.
‘Si tengo la enfermedad de Hodgkin o leucemia mieloide, eso me va a matar de todos modos, y necesito un trasplante de células madre, y también tengo VIH, entonces esto es muy interesante.
«Pero esto no es aplicable a los millones de personas que no necesitan un trasplante de células madre».
La Dra. Janet Siliciano, de Johns Hopkins, una de las principales investigadoras sobre cómo se esconde el VIH en el cuerpo, estuvo de acuerdo en que los hallazgos tienen un impacto limitado en un sentido del mundo real.
Pero muestra que la primera vez no fue una casualidad, como muchos temían cuando los intentos de replicar el tratamiento del paciente de Berlín fallaron una y otra vez.
«Creo que es muy emocionante», dijo el Dr. Siliciano a DailyMail.com.
‘Ahora sabemos que no se trata solo del paciente de Berlín.
El caso del paciente de Londres también fue publicado por la revista Nature, así como por el paciente de Düsseldorf, e involucró a investigadores de cuatro universidades del Reino Unido: UCL, Imperial, Oxford y Cambridge.
El paciente fue diagnosticado con VIH en 2003. Comenzó a tomar terapia antirretroviral (o ART, que son fármacos supresores de virus) para controlar la infección en 2012. Desde 1996, cuando se descubrió el ART, se ha recomendado como inmediato. tratamiento post diagnóstico. Los investigadores no explican por qué el paciente de Londres pasó nueve años antes de comenzar con ART.
Desarrolló linfoma de Hodgkin ese año. En 2016, aceptó un trasplante de células madre para tratar el cáncer.
Al igual que con cualquier otro paciente en su situación bastante singular, sus médicos esperaban que pudieran lograr el equilibrio perfecto: encontrar un donante con genes resistentes al VIH que pudieran eliminar su cáncer y virus de una sola vez.
La mayoría de nosotros llevamos el gen CCR5. Es muy inútil en muchos sentidos. Según la investigación, obstaculiza nuestra capacidad para sobrevivir a los accidentes cerebrovasculares y recuperarnos de ellos. También es el gen que el VIH ataca y utiliza como punto de acceso para ingresar al sistema inmunitario.
Una minoría de personas en el mundo portan una mutación de CCR5, lo que impide que se exprese, esencialmente bloqueando el gen por completo.
Como resultado, son naturalmente resistentes al VIH, lo que les valió el nombre de «controladores de élite», porque naturalmente «controlan» el virus como si estuvieran tomando medicamentos para suprimir el virus.
Al igual que con el paciente de Berlín, los médicos del paciente de Londres encontraron un donante con una mutación CCR5.
Alrededor del uno por ciento de las personas descendientes del norte de Europa han heredado la mutación de ambos padres y son inmunes a la mayoría del VIH. El donante tenía esta doble copia de la mutación.
Ese fue «un evento improbable», dijo el investigador principal Ravindra Gupta, del University College de Londres. «Es por eso que esto no se ha observado con mayor frecuencia».
El trasplante cambió el sistema inmunológico del paciente de Londres, dándole la mutación del donante y la resistencia al VIH.
El paciente dejó de tomar voluntariamente medicamentos contra el VIH para ver si el virus volvería a aparecer, algo que los médicos generalmente no recomiendan porque no ha funcionado desde el paciente de Berlín.
Además, el caso del paciente de Berlín fue ligeramente diferente: dejó de tomar su terapia antirretroviral antes de su trasplante. Por precaución, los médicos del paciente de Londres lo mantuvieron en sus drogas durante todo el tiempo.
ART, tomado diariamente, suprime el virus para prevenir un resurgimiento. Después de seis meses de medicación diaria, las cargas virales de los pacientes son indetectables y, por lo tanto, no se pueden transmitir a nadie más.

El caso del paciente de Londres «muestra que la cura de Timothy Brown (en la foto) no fue una casualidad y puede recrearse», dijo el Dr. Keith Jerome
Unas pocas semanas sin TAR y la mayoría de los pacientes ven su carga viral dispararse. Pero ese no fue el caso del paciente londinense.
Las pruebas no solo no encontraron rastro del virus R5 (el tipo asociado con CCR5), sino que tampoco encontraron rastro del virus X4, un tipo de VIH asociado con otro gen por completo.
Dieciocho meses después sin drogas, permanece libre de VIH.
Los autores fueron cautelosamente optimistas de que el caso del paciente de Londres fue un poco menos arduo que el del paciente de Berlín, y que eso puede ser una señal de progreso.
En comparación con Brown, el paciente de Londres recibió una forma menos severa de quimioterapia para prepararse para el trasplante, no recibió radiación y solo tuvo una reacción leve al trasplante.
Brown tuvo que recibir un segundo trasplante de células madre cuando regresó su leucemia, junto con quimioterapia y radioterapia extensas.
El Dr. Fauci no estaba seguro: consideraba que la recaída del paciente de Berlín era exclusiva del cáncer, más que algo relacionado con el VIH.
En cuanto a quienes elogian la evidencia del caso de una «cura», el Dr. Fauci instó a la precaución.
Lo llamó ‘remisión’ y dijo que debemos esperar más tiempo antes de declarar que este hombre no tiene VIH.
Otros han pasado tanto tiempo sin medicación solo para verlo resurgir. Por ejemplo, la niña de Mississippi: un bebé que contrajo el VIH de su madre, estuvo bajo tratamiento antirretroviral durante 18 meses, luego estuvo libre de medicamentos durante dos años y no vio el resurgimiento del virus, lo que llevó a muchos a pensar que estaba curada.
Pero el virus regresó. También existe la cohorte Visconti en Francia: 14 hombres que recibieron TAR muy pronto y luego se detuvieron en tres años, y aunque el virus aún es detectable en sus células, se controla de forma natural.
POR QUÉ EL VIH ES TAN DURO DE CURAR
En 1995, los investigadores descubrieron por qué el VIH logra regresar incluso cuando parece haber sido derrotado.
El virus entierra parte de sí mismo en reservorios latentes del cuerpo, quedando inactivo como ‘respaldo’.
En 1996, se descubrió que la terapia antirretroviral (TAR) podría suprimir el virus y evitar que reapareciera, si el medicamento se tomaba religiosamente.
Pero una vez que se levanta esa manta, el virus se reconstruye rápidamente.
A pesar de décadas de intentos, todavía no sabemos cómo llegar a esas partes ocultas del virus.
El enfoque más prometedor bien podría ser una técnica de «shock and kill»: despertar al virus de su escondite y luego bombardearlo.
Pero aún no sabemos cómo despertarlo sin dañar al paciente.
Los pacientes de Londres y Berlín son diferentes, porque todo su sistema inmunológico fue reemplazado por otro.
El Dr. Siliciano lo ve como el último de una serie de desarrollos en los últimos años, tanto elogiados como controvertidos, que muestran que puede haber más avances aún.
De hecho, CCR5 fue el gen en el centro de la controversia del año pasado sobre el científico chino que editó genéticamente a las gemelas para hacerlas resistentes al VIH. El Dr. He Jiankui utilizó la edición de genes CRISPR para eliminar CCR5, de modo que las niñas, Lulu y Nana, nacieron libres de CCR5 y no heredaron el VIH de su padre.
Todos estos estudios de «cura» de casos de «casi cura» han sido muy, muy informativos. Cada uno de ellos ha guiado el campo en cómo pensamos acerca de los enfoques para eliminar el reservorio latente «, dijo el Dr. Siliciano.
Brown dijo que le gustaría conocer al paciente de Londres y lo alentaría a que se hiciera público porque «ha sido muy útil para la ciencia y para dar esperanza a las personas VIH positivas, a las personas que viven con el VIH», dijo el lunes a The Associated Press.
El Dr. Gero Hutter, el médico alemán que trató a Brown, calificó el nuevo caso como «una gran noticia» y «una pieza del rompecabezas de la cura del VIH».
Expertos británicos en enfermedades infecciosas dieron la bienvenida a la noticia. La profesora Áine McKnight, de la Universidad Queen Mary de Londres, dijo: ‘Este es un estudio muy significativo.
«Después de una brecha de diez años, proporciona una confirmación importante de que el» paciente de Berlín «no era simplemente una anomalía».
El profesor Graham Cooke, del Imperial College de Londres, dijo: «Este segundo» paciente de Londres «, cuyo VIH ha sido controlado después del trasplante de médula ósea, es alentador.
‘Otros pacientes tratados de manera similar desde el «paciente de Berlín» no han visto resultados similares.
‘Esto debería alentar a los pacientes con VIH que necesitan un trasplante de médula ósea a considerar un donante CCR5 negativo si es posible.
‘Si podemos entender mejor por qué el procedimiento funciona en algunos pacientes y no en otros, estaremos más cerca de nuestro objetivo final de curar el VIH.
«En este momento, el procedimiento aún conlleva demasiado riesgo para ser utilizado en pacientes que de otra manera están bien, ya que el tratamiento diario con tabletas para el VIH generalmente puede mantener la salud a largo plazo del paciente».
‘PACIENTE DE BERLÍN’ INSTA A SEGUNDO PACIENTE ‘CURADO’ DEL VIH A SER PÚBLICO
El paciente de Berlín, la primera persona que ha sido eliminada permanentemente del VIH, ha acogido con satisfacción la noticia de que una segunda persona ha alcanzado la remisión del VIH.
Timothy Ray Brown, quien ha estado libre de VIH durante 12 años sin medicamentos, dijo que le gustaría conocer al ‘paciente de Londres’ no identificado, cuyo caso fue revelado el martes.
Instó al hombre a que se haga público porque «ha sido muy útil para la ciencia y para dar esperanza a las personas VIH positivas, a las personas que viven con el VIH», dijo a The Associated Press.
El paciente de Londres reveló que los primeros años fueron «surrealistas» y «abrumadores», dijo al New York Times en un correo electrónico el lunes. «Nunca pensé que habría una cura durante mi vida».
«Tengo un sentido de responsabilidad de ayudar a los médicos a comprender cómo sucedió para que puedan desarrollar la ciencia», agregó.
En: https://www.dailymail.co.uk/health/article-6781131/Has-person-cured-HIV.html

