Par Paul Sax, Observation VIH et maladies infectieuses
Réponse courte : c'est compliqué.
Commençons par une anecdote clinique, considérée à juste titre comme la forme de preuve la plus faible, mais qui, paradoxalement, exerce un grand pouvoir sur nous car nous sommes des êtres humains imparfaits.
En avril, l'un de mes patients, séropositif stable, a été admis à l'hôpital pour une pneumonie liée à la COVID-19. (Certains détails ont été modifiés pour des raisons de confidentialité.)
Elle travaille comme coiffeuse dans une communauté durement touchée par la pandémie, où le port du masque était irrégulier. Dès qu'elle a eu de la fièvre, des frissons et des douleurs dorsales, elle a su ce qu'elle avait.
Elle ne devait présenter des symptômes que depuis 36 heures au maximum lorsqu'elle est arrivée à l'hôpital, et comme elle est séropositive (qui sait si cela a aggravé les résultats ?) et qu'elle est en surpoids, elle a été admise.
Elle a participé à l'essai SIMPLE, qui comparait l'efficacité du remdesivir pendant 5 ou 10 jours au traitement standard (tous deux en ouvert), et a été assignée aléatoirement au traitement de 5 jours. Elle a reçu sa première dose le soir de son admission. Le lendemain, elle était métamorphosée. Sa fièvre était tombée, elle respirait mieux et elle m'a dit que ses douleurs dorsales avaient disparu dès la fin de la première prise. Elle est sortie de l'hôpital le troisième jour et a complètement guéri. Bien sûr, elle aurait pu guérir tout aussi vite sans remdesivir ; c'est le problème des anecdotes.
Mais sur la base de ce cas et d'autres que j'ai observés, ainsi que de la vaste expérience de mes infatigables collègues, le Dr Francisco Marty et son équipe, qui ont recruté des dizaines de patients pour cette étude plus vaste et plus rigoureuse, publiée en mai, ont rapporté une récupération significativement plus rapide dans le groupe traité que dans le groupe témoin.
Cette étude, appelée ACTT-1, dont les résultats définitifs sont désormais disponibles, comprenait un groupe placebo, ce qui apporte des preuves beaucoup plus solides de l'efficacité du remdesivir. Ce dernier s'est avéré particulièrement efficace chez les patients présentant des symptômes de courte durée et chez ceux nécessitant une oxygénothérapie. En revanche, il n'a pas permis d'améliorer l'état des patients les plus gravement atteints, qui avaient besoin d'une ventilation mécanique ou d'une ECMO.
Lorsque les données de l'étude ACTT-1 sont devenues disponibles, nous avons élaboré un modèle concernant ces patients gravement malades qui n'ont pas bénéficié du remdesivir. De ce point de vue, ils se trouvaient dans la phase immunitaire de la maladie, où la réponse immunitaire de l'organisme à l'infection était plus virulente que la réplication virale.
On ne peut pas s'attendre à ce qu'un antiviral contrôle ces processus durant la phase inflammatoire. À l'instar de l'oseltamivir ou du baloxavir contre la grippe, ils doivent être prescrits précocement, comme le remdésivir dans le traitement du SARS-CoV-2. Laissons la dexaméthasone ou un autre immunomodulateur agir ultérieurement.
Mais il y avait toujours des lacunes.
Premièrement, l'étude chinoise initiale sur le remdesivir n'a démontré aucun bénéfice du traitement. Certes, son impact était limité par la diminution du nombre de cas, mais le médicament n'a pas non plus réduit la charge virale chez les patients traités.
Deuxièmement, l'étude ouverte à laquelle mon patient a participé a donné un résultat curieux dans le groupe traité pendant 10 jours : aucun bénéfice apparent par rapport au traitement standard de 5 jours. (Le groupe traité pendant 5 jours a, quant à lui, montré des bénéfices.)
Comment l'expliquer ?
Nous disposons désormais des résultats provisoires de l'étude SOLIDARITY, du moins sous forme de prépublication et avec de nombreuses lacunes supplémentaires.
Dans l’étude SOLIDARITY, plus de 11 000 patients hospitalisés pour COVID-19 (issus de 405 hôpitaux et de 30 pays) ont été randomisés entre des traitements expérimentaux disponibles localement et un groupe contrôle ouvert. Jusqu’à cinq options étaient proposées : quatre traitements actifs comparés aux soins standards locaux. Les médicaments étudiés étaient le lopinavir/ritonavir, l’hydroxychloroquine, l’interféron bêta-1a et le remdésivir.
(En raison de la disponibilité limitée de certains médicaments dans les pays étudiés, la taille des groupes d'étude variait.)
Les résultats de toutes les interventions n'ont montré aucun bénéfice en termes de survie, et les courbes de survie du groupe remdesivir par rapport au traitement standard montrent une légère baisse mais restent finalement les mêmes :
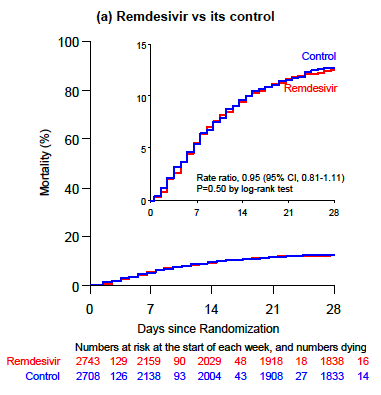
Des courbes se superposant avec une telle précision sont rarement tracées. Cette image est gravée dans la mémoire des médecins spécialistes en identification depuis la publication de la prépublication la semaine dernière.
Comment expliquer ces résultats contradictoires ? Il est impossible de les expliquer complètement compte tenu des différences de méthodologie et de populations étudiées. Toutefois, de même que les bénéfices de l’étude ACTT-1 ne peuvent invalider les résultats de l’étude SOLIDARITY, l’étude SOLIDARITY ne peut invalider ceux de l’étude ACTT-1 ni les résultats à 5 jours de l’étude SIMPLE.
Rassemblons donc toutes les études, comme le montre cette méta-analyse colorée, et excluons les patients sous ventilation mécanique, car aucune étude n'a démontré de bénéfices dans cette population :
Mike Johansen
Méta-analyse du remdésivir (analyse de sensibilité n° 1 / version n° 6)
* Ceci exclut les patients sous ventilation mécanique (il y en a un dans l'article du Lancet de 2020 que je n'ai pas pu supprimer).
Des effets aléatoires ont été utilisés.
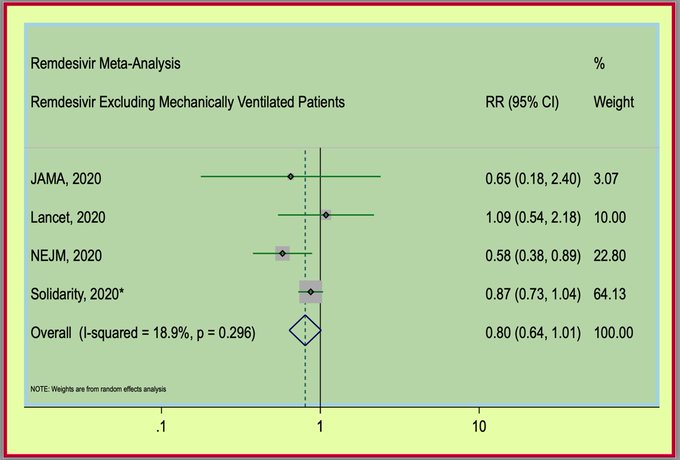
Premièrement, nous constatons que la taille de l'échantillon de SOLIDARITY est nettement supérieure à celle des autres études. Deuxièmement, l'estimation ponctuelle inclut la valeur 1 (absence de bénéfice), mais se situe à gauche de la droite, ce qui suggère un certain bénéfice.
S'il fallait émettre une hypothèse quant aux patients chez lesquels le remdesivir serait le plus bénéfique, ce serait ceux présentant des symptômes de courte durée. Même dans l'étude chinoise, les patients dont la maladie avait duré moins longtemps ont obtenu de meilleurs résultats que le groupe témoin. Les résultats favorables observés dans l'étude ACTT-1 pourraient-ils s'expliquer par le fait que 25 % des patients présentaient des symptômes durant moins de six jours ?
À cet égard, l’étude SOLIDARITY a débuté le recrutement de patients en mars et, pendant une grande partie de cette période, les patients atteints de la COVID-19 ont tout fait pour éviter l’hospitalisation. Pour beaucoup, la courte période d’efficacité de cet antiviral était déjà dépassée au moment de leur admission. La durée des symptômes, non mentionnée dans la prépublication, est une information cruciale.
Pour l'instant, la réponse à la question « Le remdesivir est-il vraiment efficace ? » est : parfois, chez certaines personnes. Compte tenu du manque d'alternatives thérapeutiques à l'heure actuelle et de sa faible toxicité, je le recommanderais encore à la plupart des patients hospitalisés pour COVID-19, en espérant l'administrer le plus tôt possible, notamment à ceux sous oxygène et présentant un risque élevé d'aggravation de la maladie.
Des options plus efficaces sont nécessaires.

