Par Vicente Soriano
Faculté des sciences de la santé et centre médical, UNIR – Université internationale de La Rioja
Les premiers cas de sida ont été décrits aux États-Unis en 1981. Le VIH, le rétrovirus responsable de la maladie, a mis deux ans à être identifié. Depuis, plus de 80 millions de personnes ont été infectées dans le monde. La moitié d'entre elles en sont décédées.
Grâce aux traitements antirétroviraux, utilisés pour soigner plus de 30 millions de personnes vivant avec le VIH, l'espérance de vie des personnes séropositives est désormais comparable à celle de la population générale. Cependant, le virus ne peut être éradiqué de l'organisme : l'infection est permanente . De plus, le VIH s'avère être une maladie difficile à traiter, notamment dans le cadre de la recherche d'un vaccin.
Succès des antirétroviraux
Les médicaments antirétroviraux suppriment la réplication virale. En l'absence de charge virale détectable, l'infection n'évolue pas vers le SIDA et le virus ne peut être transmis. Cela a permis à des couples sérodifférents (l'un séropositif et l'autre séronégatif) d'avoir des enfants en bonne santé .
En revanche, la prise de médicaments antirétroviraux par des personnes non infectées qui adoptent des comportements à risque (par exemple, des relations sexuelles non protégées) réduit considérablement les risques d'infection. C'est ce qu'on appelle la prophylaxie pré-exposition (PrEP).
Ce bénéfice explique un effet paradoxal (« phénomène de compensation ») sur d’autres infections sexuellement transmissibles (IST), qui ont augmenté ces dernières années, tandis que les infections par le VIH ont diminué. La baisse de la peur du VIH s’est accompagnée d’une augmentation des cas de syphilis et de gonorrhée . Il convient de noter que le recours à la PrEP est particulièrement répandu au sein de la communauté homosexuelle.
Échec des vaccins contre le VIH
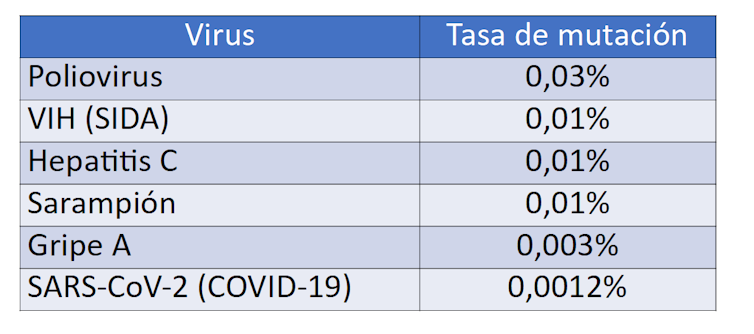
Aucun vaccin contre le VIH n'a encore été mis au point, principalement en raison de la grande variabilité génétique du virus. Le taux d'erreur de l'ARN polymérase du VIH est de 0,01 %, ce qui signifie que chaque nouvelle copie d'ARN rétroviral diffère d'un seul nucléotide de la copie parentale.
En comparaison, les polymérases des virus de la polio, de la grippe ou du coronavirus présentent une fidélité de réplication bien supérieure, ce qui engendre une population virale moins diversifiée. Cette stabilité antigénique facilite la mise au point de vaccins efficaces contre la COVID-19.
Du fait de la production quotidienne de millions de particules virales chez chaque personne infectée, le VIH circule sous forme de quasi-espèces , c'est-à-dire un ensemble dynamique de séquences génomiques autour d'une séquence maîtresse (ou moyenne). Dans l'organisme, si la pression environnementale inclut des antirétroviraux ou des anticorps, des variants circulants du virus, résistants aux médicaments ou à l'immunité, sont sélectionnés. Le VIH provoque ainsi une infection chronique, persistante et permanente chez les personnes infectées.
Vaccins et antiviraux contre la COVID-19
La situation liée à l'infection par le coronavirus SARS-CoV-2 est très différente. Tout s'est déroulé très rapidement. De la description des premiers cas de pneumonie fin 2019 à Wuhan, en Chine, l'identification du virus responsable est intervenue un mois plus tard. Le premier antiviral, le remdesivir, a été approuvé six mois plus tard, et les premiers vaccins ont été administrés moins d'un an après.
Depuis le début de la pandémie, 80 millions de personnes ont été testées positives au coronavirus en un an, dont 2 millions sont décédées. Presque toutes les autres ont guéri, le virus ayant été éliminé de l'organisme par le système immunitaire. Cependant, les anticorps spécifiques témoignant d'une infection antérieure au coronavirus ne sont plus détectables chez 15 % des patients après 6 mois, notamment chez ceux qui ont présenté une infection asymptomatique. Ceci semble expliquer les cas de réinfection , même si les symptômes sont généralement plus légers lors des épisodes suivants.
Le SARS-CoV-2 se transmet principalement par voie aérienne, comme la grippe, en inhalant les particules virales expulsées par les personnes infectées lorsqu'elles éternuent ou parlent. Plus la charge virale est élevée, plus le risque d'infection est important . C'est pourquoi le port du masque et les activités en extérieur sont essentiels pour limiter la transmission du coronavirus.
Contrairement au VIH, le coronavirus SARS-CoV-2 présente une faible variabilité génétique. Son antigénicité est stable, ce qui induit une réponse immunitaire efficace. De même, la sélection de résistances antivirales devrait être rare. Alors qu'une thérapie combinée est nécessaire pour une suppression durable de la réplication virale dans le cas du VIH, une monothérapie pourrait suffire pour le coronavirus. Cependant, il est indispensable d'identifier un antiviral puissant, étant donné l'activité limitée du remdésivir in vivo .
Les vaccins actuellement administrés protègent contre les formes graves de la COVID-19, mais ils ne semblent pas empêcher complètement l'infection des voies respiratoires supérieures ; le risque de transmission n'est donc pas totalement éliminé. Il est possible que de nouvelles générations de vaccins ou l'administration de doses multiples (rappels) permettent d'obtenir une meilleure immunité.